血小板の働き
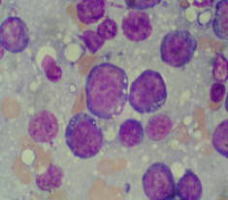
血小板は、骨髄にある巨核球(megakaryocytes)の細胞質が細かくなったもので、その大きさは、2~4μmの円盤形(円板形)をしており、核は存在しないが微小管により形態が保たれるのが特徴です。機械的または化学的刺激を受けると突起を出して、不規則な型となります。中央部は塩基好性の顆粒状を呈し顆粒部(granulomere) と呼ばれ、周囲は均質で淡い塩基好性に染まりガラス質部 (hyalomere)と呼ばれることがあります。顆粒はazur色素に染まり、アズール顆粒と呼ばれるが、その性質は、白血球のアズール顆粒とは少し異なっています。 また、血小板には、濃染顆粒(密顆粒)が存在し、アデノシンニリン酸(ADP)、ATP、セロトニン、Ca2+、が含まれています。そして、α顆粒が存在し、フィブリノゲン、vWF、凝固第V因子、血小板第4因子、PDGF、fibronectin、α1-antitrypsin、β-トロンボグロブリン(β-thromboglobulin:β-TG)、P-セレクチン、トロンボスポンジン(TSP)なども含まれています。
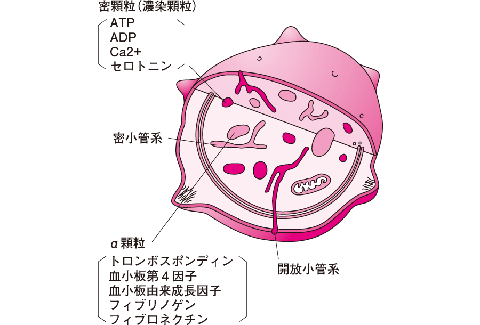
巨核球と血小板形成
血小板の原料でもある巨核球は、球形または卵形の直径30-100μmの大型の細胞であり、表面に不規則な突起を出します。核は複雑に分葉し、染色質網が粗く、核小体が多いのが特徴です。成熟すると、細胞質に微細な顆粒が多数出現して、顆粒は1層の限界膜に包まれた径200-300 nmの電子密度の高い顆粒で、Azur好性でああります。顆粒の出現と同時に多数の小胞が現れ、それらが増加・融合して連なり、分離膜 (platelet demarcation membrane)を形成します。分離膜は網状に広がって細胞質を多くの区域に分けられ、巨核球は突起を延ばし、その突起が類洞内皮(細胞間隙または細胞質の穴)を通り抜けて類洞内腔に達します。 まず、突起の一部が細胞体から離れ(前血小板となる)、次に離れた突起の中で分離膜によって分けられていた細胞質の各区域が、分離膜が次々と融合してゆくことにより完全に分かれ、血小板となります。
巨核球と血小板
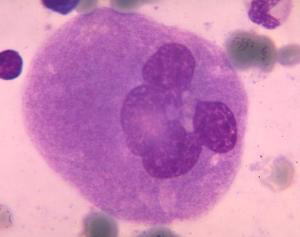
骨髄の中にある幹細胞から 巨核球前駆細胞に変化をし、 巨核芽球そして 巨核球となります。巨核芽球から 巨核球になる際に細胞質が分裂せずに核分裂だけが起こるため、分葉核となるります(多くが16n-32n)。 類洞内皮に延びだした巨核球の突起からは1回に、約2,000個の血小板ができ、この過程を4回程度繰り返をして細胞質がなくなって巨核球は死滅します。
血管の中で血小板の血液凝固作用は起こらない
血小板は、血液を凝固する作用がありますが、血管の中では凝固しない仕組みがあります。血小板の表面は、糖蛋白質で覆われ、血管内皮細胞は、陰性荷電を帯びています。血管内皮細胞は、陰性荷電を帯びており、その為、正常な血管内では、血小板と血管内皮細胞は結合しないので、血小板の凝集は起らないのです。血管内皮細胞が産生するPGI2は、血小板の活性化を阻害する働きがあります。
血液凝固するメカニズム
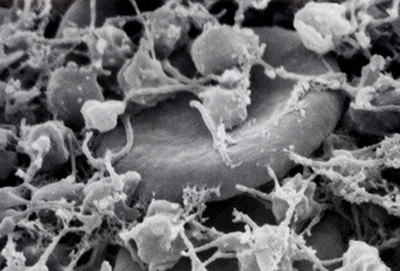
血小板には何種類かの血液凝固因子を含んでいます。α顆粒内にフォンウィルブラント因子(von Willebrand factor)、血小板第4因子、血小板由来成長因子(PDGF)、トロンボスポンジン、フィブロネクチン、フィブリノゲンなどが、また濃染顆粒内にはセロトニン(5-HT)、アデノシン二リン酸(ADP)、アデノシン三リン酸(ATP)、カルシウムイオンなどが含まれています。血小板の表面は、通常の血液中では、凹凸がない滑らかな形をしていますが、出血時にはトロンボキサンA2などの刺激物質により、血小板内の細胞骨格系が変化し、多数の長い突起を出し、金平糖状になります。それと同時に新たに細胞膜上に細胞接着因子の受容体(糖タンパクGPIIb/IIIaなど)が出現します。これらの変化をを血小板の活性化と呼ぶます。この作用により血小板は血管内皮に接着し、血小板どうしが凝集し傷口を塞いで一次止血栓を形成します。その後、ここから各種凝固因子が放出されることによって、血液中にあるフィブリンが凝固し、さらに赤血球が捕らわれて、二次止血栓が形成され止血が完了します。体外で固まった血小板とフィブリンおよびそれに捕らわれた赤血球の塊が乾燥したものは「かさぶた」と呼ばれます。血小板どうしが接着することを「凝集」、フィブリンによって血小板だけでなく赤血球が接着し、血栓形成することを「凝固」と区別して使用します。..
血小板血栓と凝固血栓
血小板血栓は、速い血流下で高ずり応力が作用して主に血小板が活性化され血小板凝集が起こり生じるものです(動脈中に形成される動脈血栓など)。凝固血栓は、緩い血流下(低いずり応力下)で血液凝固が起こり、フィブリン塊が形成され生じます。心房細動や深部静脈血栓症では、血流が停滞し主に、凝固血栓が形成されます。血小板血栓には、抗血小板凝集薬(アスピリンなど)が有効で凝固血栓には抗凝固薬(ワルファリン)が有効です。また、血流が停滞すると内因系血液凝固が活性化され凝固血栓が形成される。血流が停滞し凝固血栓が形成される機序として、リポ蛋白説と赤血球膜プロテアーゼ説などが提唱されている。
外因系血液凝固と血小板
外因系血液凝固では、組織の陰性荷電リン脂質膜上で組織因子(III因子)・VIIa因子複合体がCa2+(IV因子)とMg2+の存在下でIX因子を活性化させる。活性化されたIXa因子は、活性化された血小板(凝集した血小板)の膜上でVIII因子と複合体(X因子活性化複合体)を形成しCa2+(IV因子)とMg2+の存在下でX因子を活性化させる(組織因子が多量に存在する際には、組織因子・VIIa因子複合体は、直接X因子を活性化させる)。活性化された。Xa因子は、活性化された血小板の膜上で、Va因子と複合体(プロトロンビン活性化複合体)を形成し、プロトロンビン(II因子)をトロンビン(IIa)にする。
内因系血液凝固と血小板
内因系血液凝固では、(XIIa因子により、)XI因子が陰性荷電脂質などの生体異物面やリポ蛋白レムナント膜上で活性化される。活性化されたXIa因子は、(外因系血液凝固と同様に活性化された血小板の膜上で、)IX因子を活性化させる。活性化されたIXa因子は、外因系血液凝固と同様に血小板の膜上でX因子を活性化させ凝固反応が進展します。また、血小板の膜上では、トロンビン(IIa)によってXI因子が効率良く活性化される。このように(活性化され血小板凝集を起こした)血小板は、血液凝固(外因系血液凝固も内因系血液凝固も)を、促進させる場となります。血流が停滞した際、血小板が活性化され血小板凝集が起こる(血小板血栓が形成される)と、内因系血液凝固も活性化され凝固血栓が形成されます。 脂質(陰性荷電リン脂質やリポ蛋白レムナント)は、血小板と一緒に内因系血液凝固を進展させます。従って、血液中にこれらの脂質が多いと血栓を形成し易くなると考えられます。
リポ蛋白説
リポ蛋白レムナントの表面に存在する陰性荷電リン脂質により内因系血液凝固が活性化され、XI因子をXIIa因子が活性化させたりIX因子をXIIa因子やカリクレインが活性化させる。
赤血球膜プロテアーゼ説
赤血球膜上に存在するプロテアーゼ(好中球やマクロファージから放出されるエラスターゼと同様の因子)が、血流が停滞した際にIX因子を活性化されます。また、陰性荷電リン脂質(赤血球膜由来のマイクロパーティクルでリゾホスファチジン酸から誘導される)が、内因系血液凝固を活性化させる。
血小板の基準値準値
| 生化学血液検査項目 | 基準値(参考値) | |||
| 生化学血液検査名称 | 略称 | 数値 | 単位 | |
| 血小板(platelet count) | PLT | 14.0~34.0 | ×104/μ | |
血小板 検査結果の判定
血液1μl中の血小板数が10万個以下で血小板減少症、40万個以上で血小板増多症とされます。10万個以下になると血が止まりにくくなり、さらに5万個を切ると自然に鼻血が出たり皮下出血が始まって紫色の斑点が出たりします。3万個以下では腸内出血や血尿、2万個以下になると生命も危険になります。
| 【検査値の基準値の範囲一覧表】 | |
| 範囲 | 単位(×10^4μl) |
| 要注意 危険性が認められる範囲 | 50 以上 |
| 上昇が認められる範囲 | 40以上 |
| 基準値(正常の範囲) | 15 ~ 35 |
| 低下が認められる範囲 | 15以下 |
| 要注意 危険性が認められる範囲 | 10以下 |
血小板血液検査で異常がある時に疑われる疾患
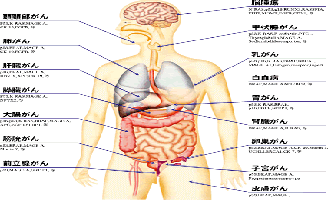
血小板の減少による病気は、血小板減少症または血小板減少性紫斑病といいます。原因不明の突発性血小板減少性紫斑病と、白血病や再生不良貧血などの進行とともに血小板が減少する二次性血小板減少症があります。血小板の破壊による減少では、肝硬変、バンチ症候群、全身性エリマトーデスなどが考えられます。逆に慢性白血病や多血症によって血小板数が異常に増えた場合でも、止血作用が低下するので危険です。血小板数が10万個以下、あるいは40万個以上の場合は精密検査や治療が必要となります。また、血小板は、その数だけではなく凝集能力にも注意が必要です。血小板のくっつく能力が亢進する(高まる)と血栓がつくられ、これが脳血管や心臓の冠状動脈につまって脳梗塞や心筋梗塞などを引き起こすことになります。また、血小板が極端に増加している場合には、血栓症予防のためにアスピリンやワーファリンなどの薬剤を投与します。血小板の異常な増減には重い病気が隠されていることが多いので、血液内科のある専門病院で精密検査を受けることが大切です。
血小板 減少症
血小板減少症の原因は、産生能力の低下と血小板寿命の低下の2つが考えられます。血小板寿命の低下の原因には、破壊の亢進や利用の亢進があります。血小板が減少することで、出血時間の延長や紫斑などの症状をきたします。血小板減少症をもたらす原因疾患は数が多いが著名なものをあげると、再生不良性貧血や急性白血病などがあり、血小板寿命の低下をもたらす疾患には特発性血小板減少性紫斑病などがあります。また、アスピリンなど非ステロイド系抗炎症剤は一時的に血小板機能の低下をもたらすことがあります。この作用を利用して低容量アスピリン製剤は動脈血栓症(非心原性脳梗塞、狭心症、心筋梗塞)の発生予防薬として用いられています。
血小板 増加症
血小板増加症の原因は、骨髄機能自体の異常である一次性増加症と骨髄以外に原因のある二次性増加症の2つが考えられます。一次性増加症には、本態性血小板血症や真性多血症、慢性骨髄性白血病などがあります。血小板凝固機能異常は血小板の各凝固因子の欠損や発現の異常あるいは血小板そのものの機能に異常があり、血液が凝固しにくくなるものがある。血小板機能は、血液検査と血小板凝集能検査などによって測定する。PT(プロトロンビン時間)、aPTT(活性化部分トロンボプラスチン時間)などの凝固能検査は二次止血に関係する検査であるため、基本的には血小板数の影響を受けないものです。