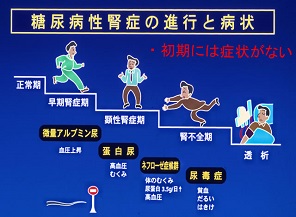
糖尿病性腎症の症状
糖尿病性腎症は症状の進行度合いから分類ができます
| 病期 | 臨床的特徴 | 病理的特徴 | ||
| 蛋白尿 | 糸球体濾過値 (GFR) |
びまん性病変 | 結節性病変 | |
| 第一期 (腎症前期) |
正常 | 正常(時に高値) | なし~軽度 | なし |
| 第二期 (早期腎症) |
微量 | 正常(時に高値) | 軽度~中等度 | ときにあり |
| 第三期A (顕性腎症 前期) |
持続性 | ほぼ正常 | 中等度 | 多く存在 |
| 第三期B (顕性腎症 後期) |
持続性 | 低下 | 高度 | 多く存在 |
| 第四期 (腎不全期) |
持続性 | 顕著低下 | 荒廃糸球体 | |
| 第五期 (透析期) |
透析療養中 | |||
糖尿病性腎症による尿毒症症状は以下の通り
当初は無症状です。腎症が進んで蛋白尿が高度になると低蛋白血症となり、浮腫が起こってきます。浮腫は、全身、とくに下肢にみられます。水分貯留が高度になり、胸水や腹水が生じると、体を動かす時の息切れや胸苦しさ、食欲不振や腹満感が現われてきます。腎不全期には、貧血のため顔色が悪くなり易(い)疲労感が現れ、尿毒症のため吐き気あるいは嘔吐もみられます。低カルシウム血症のために筋肉の強直(きょうちょく)や疼痛がみられることもあります。腎不全末期になると、肺水腫(はいすいしゅ)・心不全のため、浮腫や息切れ、動悸(どうき)がひどくなり、出血傾向、手の震え、意識混濁などの尿毒症症状が現われてきます。
糖尿病性腎症の検査
尿検査
(参考:尿タンパク検査)
血清クレアチニン濃度・尿素窒素濃度
血清クレアチニン濃度や尿素窒素(BUN)濃度は腎機能障害を示す指標になります。血清クレアチニン濃度の基準値は、男性では0・6~1・2mgdl、女性では0・4~0・9mgdlです。ただ、注意しないといけないことは、血清クレアチニン濃度が基準値を超えて上昇した時には、腎機能がすでに健常者の2分の1以下に低下していることです。 (参考:クレアチニン血液検査 尿素窒素血液検査))
クレアチニンクリアランス
クレアチニンクリアランスは、血清や尿中のクレアチニン濃度を測ることにより、糸球体濾過量(GFR)を推測する指標です。最近では、血清クレアチニン濃度と年齢からGFRを計算式で求めて、eGFRを推定できるようになりました。基準値は90?130ml分です。 (参考:クレアチニン血液検査)
その他の血液検査
腎症が進行し腎不全期になると、さまざまな異常が現れます。血液検査では、総蛋白やアルブミン濃度、ナトリウム、カリウム、カルシウム、リンなどの電解質を測定する必要があります。また尿酸値も高くないかどうかチェックします。貧血の検査も必要です。(参考: ナトリウム血液検査 カリウム血液検査 リン血液検査)
糖尿病性腎症の治療
血糖のコントロール
基本的に血糖のコントロールを10年以上の長期間、正常に保つことができれば、改善の期待ができます。(参照:血糖値からわかる病気)
高血圧のコントロール
異常な高血圧は、腎臓内の糸球体において糸球体高血圧及び過剰濾過をきたすため、腎組織障害を促進させてしまいます。 降圧の目標は、最高血圧:125mmHg 最小血圧:75mmHg
アンジオテンシン変換酵素(ACE)阻害薬、
アンジオテンシンⅡ受容体拮抗薬(ARB)
この2種の薬剤は元来、降圧剤として利用されていますが、糖尿病性腎症の患者においては、同病の進行を抑制する効果もあります。 その腎臓保護作用は、糸球体の血行動態の負担の軽減により糸球体最動脈が拡張しますが、腎臓に入る細動脈の圧よりも出る最動脈の圧力のほうが高くなるため、糸球体内の高血圧を抑制することができます。(参照:高血圧症)
糖尿病性腎症の食事療法
糖尿病性腎症の食事療法では、糖尿病と腎臓病の食事療法をいかに融合させるかがポイントとなります。まずは、糖尿病の食事療法の一般的原則を引き続き踏襲することになります。そして、そこに腎疾患の食事療法である
①腎機能低下の進行抑制
②体液、電解質バランスの維持
③週末代謝産物の体内蓄積量の抑制 ④栄養状態の維持
といった治療、つまり、食塩制限、たんぱく質制限、カリウム制限を適宜追加していくことになります。
糖尿病性腎症の食事の目安
|
|||||||||||||||||||||||||||||||||||