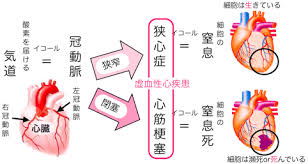
虚血性心疾患(狭心症,心筋梗塞)の症状
心筋梗塞の発作は狭心症とほぼ同じような場所に現れます。しかし、痛みの強さは狭心症発作とは比較になりません。「火箸で刺されたような」「石で胸が潰されたような」「胸の中をえぐられるような」に例えられる強烈な痛みで、死の恐怖を感じることもあります。冷や汗が出たり、呼吸困難になったり、場合によっては意識を失う事もあります。
心筋梗塞の発作は持続時間が長いのも特徴で、最低でも30分以上は強烈な痛みが続きます。冠動脈が詰まってしまっているため、冠動脈拡張薬のニトログリセリンを使用しても効果がありません。発作が始まるとすぐに心筋の壊死が始まります。
胸痛は発症から数時間経過すると次第に治まってきますが、これは心筋梗塞が治ったわけではなく、心筋や神経が壊死して痛みがわからなくなったためです。心筋が壊死範囲が拡がると、心臓のポンプ機能が低下して心不全になります。強い息切れや呼吸困難、血圧低下が起こり、死に至る事もあります。
虚血性心疾患(狭心症,心筋梗塞)の治療
狭心症の治療
大きく分けて、薬物療法、経皮的冠動脈形成術(カテーテルインターベンション)、冠動脈バイパス手術の3つの方法があります。どの治療を選択するかは、年齢、合併症、症状や冠動脈の病変の形態などにより異なります。
(1)薬物療法
抗血小板薬という血液をさらさらにする薬と、心臓の仕事量を減らすβ(ベータ)遮断薬、心臓の負担を減らして血管を拡張する硝酸(しょうさん)薬、カルシウム拮抗薬などを使います。
原因疾患及び悪化の危険因子である糖尿病、高血圧、脂質異常症などの治療も並行して行われます。また、カテーテル検査で高度な病変が確認され、後述の冠動脈形成術、バイパス術を行った場合も、内服治療が併用されます。
異型狭心症では、硝酸薬、カルシウム拮抗薬により、発作の予防をします。この場合、β遮断薬は血管けいれんを誘発することがあり、原則的に使用しません。
(2)経皮的冠動脈形成術
心臓カテーテル検査と同様に細い管を冠動脈の入口に固定したあと、バルーン(風船)を狭窄部にもっていき、血管内側のプラーク(脂肪が沈着してつくった盛り上がり)を押し広げる治療法です。最近では、バルーンのあとにステントという金属でできた網状の筒を留置することが多くなってきました。詳細は心筋梗塞の項を参照してください。
また近年、バルーン治療以外に、プラークを削りとる治療が行われるようになっています。その代表が方向性冠動脈アテローム切除術(DCA)と、高速回転式アテローム切除術です。今まで冠動脈形成術には不向きといわれてきた冠動脈の入口部の病変、びまん性で硬く石灰化の強い病変にも治療が行えるようになってきました。
これらの治療法は、後述のバイパス術と比べて患者さんへの負担が少なく、順調であれば、一般的には術後1~3日で退院することが可能であり、多くの施設で行われています。しかし、約20~30%の患者さんは数カ月の間に血管内腔が再び狭くなる(再狭窄)ことがあり、冠動脈形成術を繰り返したり、バイパス手術を行うケースもありますが、近年、従来のステントに薬剤が塗布された「薬剤溶出ステント」が使用されるようになり、再狭窄のリスクを減らすことができるようになりました。
(3)冠動脈バイパス手術
全身麻酔下で開胸し、狭くなった血管の先に他の部位の血管(グラフト)をつなぐ手術です。グラフトとしては、内胸動脈などの動脈、大伏在(だいふくざい)静脈(足の静脈)が使われています。
一般的には左冠動脈前下行枝(ぜんかこうし)と回旋枝(かいせんし)の分岐する直前である左主幹部や、主要冠動脈3本ともに病変がある時は、この治療が選択されています。
以前は手術中、心臓の拍動をとめ、その間、人工心肺装置により全身の循環を行うことが一般的でしたが、最近は、人工心肺を使わない心拍動下の手術や、手術の傷の小さな術式が普及しています。
術後は3週間ほどで退院が可能です。患者さんの負担が少なくなるとともに、さらに早期の退院が可能となっています。
心筋梗塞の治療
一般的治療と特殊治療に分けられます。急性心筋梗塞は梗塞の範囲が広いほど予後が不良になるので、できるだけすみやかに詰まった冠動脈を再開通させる治療(再灌流(さいかんりゅう)療法)が重要です。
再灌流療法には、静脈ないし冠動脈から血栓を溶解させる薬物(組織プラスミノーゲンアクチベータ)を注射する方法(血栓溶解療法(けっせんようかいりょうほう))と、カテーテル検査に引き続いてバルーンによる拡張術やステントを留置する方法(冠動脈インターベンション)があります。
血栓溶解療法には出血性合併症の問題があり、血栓が溶けても高度の狭窄病変が残ることも多く、日本ではインターベンション治療が一般的に行われています。発症6時間以内であれば、再灌流療法により心筋壊死の範囲を狭くすることが可能とされ、一般的には12時間以内がインターベンション治療の適応とされています。
一般的治療として数日間の安静・絶食、鎮痛薬、安定薬の投与、酸素吸入が必要です。抗血栓薬としてアスピリンは急性期から投与し、継続的に心電図を監視して重症の心室性不整脈が現れるのに対応できるようにします。
心筋梗塞後には、生命予後の改善効果が示されているACE阻害薬ないしアンジオテンシン受容体阻害薬を投与する。さらにβ(ベータ)遮断薬も死亡率を減少させることが明らかにされています。ただし、日本人には血管けいれんによる狭心症も多く、β遮断薬の使用には注意が必要です。日本ではカルシウム拮抗薬もβ遮断薬と同等に有用とされています。
退院前には生活習慣を是正して、必要があればコレステロール低下薬(スタチン製剤)などを服用して、長期予後の改善を図る必要もあるでしょう。
虚血性心疾患の合併症について
医学の進歩で急性心筋梗塞の死亡率は減少していますが、現在でも5~10%程度と高めです。急性心筋梗塞の半数には前駆症状として狭心症がありますが、残りの半数はまったく何の前触れもなしに突然発症するので、予知が難しいことが問題です。
狭心症については、予後への影響は少ないものの、心筋梗塞へ移行した場合は上記のような影響が出てきます。
虚血性心疾患(狭心症,心筋梗塞)の予防
狭心症(きょうしんしょう)の予防は、動脈硬化や、高血圧、糖尿病、高脂血症(こうしけつしょう)、肥満(メタボリックシンドローム)を予防することが大切です。
狭心症の原因となる動脈硬化などの様々な病気は、毎日の生活習慣に大きく関わっています。
心筋梗塞の予防も同じです